目次
1章:まず「肉離れ」とは何が起きている状態?
-
筋繊維に微細な損傷が起きている状態
-
「強い伸張+力み」が背景にあることが多い
-
1つの“原因”に決めつけられない前提(一般論)
2章:早く治すには「初期24〜72hの優先順位」が決まっていると言われる
-
RICE(Rest・Ice・Compression・Elevation)の考え方
-
初期は攻めず「炎症を静める準備ステージ」
-
ここで無理をすると長引きやすいと言われる背景
3章:痛みが少し引いた中期は「軽い動き」「軽いストレッチ」へ移行
-
いきなり強いストレッチは逆に痛めるリスク
-
小さな可動域から徐々に拡大させる
-
日常動作レベルでの“動かせる範囲”を指標にする考え方
4章:回復を早める“生活まわり”のポイント
-
睡眠(ホルモン分泌・回復プロセスの一般論)
-
食事(タンパク質・ビタミンCなどの栄養)
-
ストレス・自律神経の乱れで回復が鈍くなる可能性
5章:受診すべきサイン/どの科に行けばいいか
-
内出血が強い・荷重できない・痛みが強い
-
長引く/悪化すると感じる時の判断
-
どの診療科で何を相談するか(一般論の説明)
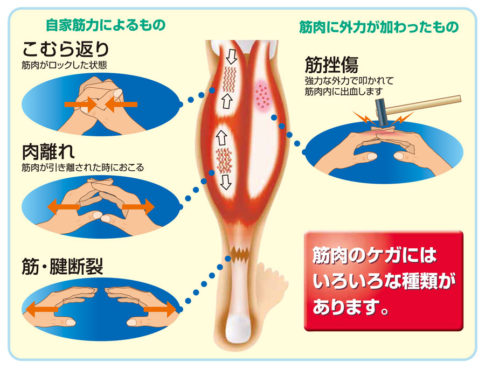
1章 まず「肉離れ」とは何が起きている状態?
筋繊維に“微細な裂け目”が起こる状態と言われています
例えば「ダッシュした瞬間にビキッと来た」「ジャンプの着地で急にズキッ」という、割と“瞬間”の出来事で肉離れが起きるケースが多い印象があります。一般的には筋繊維が部分的に裂けて、そこに炎症反応が起きている、と説明されることが多いです(※あくまで一般論)。完全にバッサリ切れるわけではなく、輪ゴムがうっすら裂けるような、そんな“隙間”ができた状態に近いとも言われます。だから、「歩けるけどダッシュは無理」みたいな微妙なラインの人もいるし、「少し曲げ伸ばしはできるけど怖い」という人もいたりします。肉離れは一律で全員が同じ状態、とは言い切れないのが特徴になりやすいのですよね。
「強い伸張+力み」のセットが背景にあることが多い
太ももやふくらはぎは、ジャンプ・ダッシュ・方向転換など、動きの中で“伸ばしながら力を出す”場面が多い部位です。筋肉が一気に伸ばされた状態で、さらに力みが重なると、負担が一気に跳ね上がると言われています。つまり、スポーツをしている人だけの話ではなく、日常生活でも急に走り出したり、段差で踏ん張ったりした瞬間などがきっかけになる事があります。「思わず力んだ瞬間」×「伸ばされる角度」この組み合わせで、筋繊維の一部に微小な裂け目が生じるとされます(※一般的に説明される知見レベル)。
原因を1つに決めつけない姿勢の方が回復の考え方につながる
ここで“しておいた方が良い前提”があります。それは「肉離れの原因は1つではない可能性が高い」という考え方です。疲労の蓄積、ウォームアップの不足、筋バランス、冷え、前日の睡眠の浅さなど、複数の条件の積み重ねで“割れ目”が起きやすくなると言われています。だから「走ったから」「踏ん張ったから」という“外側のきっかけ”だけで説明しきれないパターンが多い印象です。こうした前提を持っておくと、次章の“初期24〜72時間の優先順位”の話が、自分ごととして理解しやすい形に変わりやすいと考えられます。
#肉離れとは
#筋繊維の裂け目
#伸張と力みのセット
#複数の条件の積み重ね
#一般論として捉える
2章 早く改善させるには「初期24〜72hの優先順位」が決まっていると言われる
RICE(Rest・Ice・Compression・Elevation)の考え方
肉離れを早く改善させたい人ほど「まずストレッチした方がいい?」「ちょっと動かした方が早く改善する?」と迷いやすい印象があります。ただ、一般的には発症して最初の24〜72時間は“筋繊維の炎症が落ち着くステージ”とされ、ここでの優先順位はRest(安静)→Ice(冷却)→Compression(圧迫)→Elevation(挙上)の流れが紹介されることが多いです。これは「炎症が落ち着く前に攻めると負担が増える可能性がある」という前提があり、初期は“守り”で入るという考え方が自然です(※一般的な知見の説明)。このRICEの流れは、スポーツ医療系のページや整形系の一般説明でも触れられている事が多いです。
初期は攻めず“炎症を静める準備ステージ”と考える
ぶっちゃけ、初期は焦りやすいですよね。「次の試合がある」「仕事がある」「階段が怖い」こういう“未来の予定“があるほど、とにかく早く改善したい気持ちが強い。けれど、初期の炎症がまだ動いている段階で無理をすると、後半の回復ステップが遅れる可能性があると言われます。例えるなら、冷えて固まっていないプリンを触りすぎると形が崩れる、そんなイメージに近いかもしれません。完全に固まってからスプーンを入れるのと、固まる前にいじるのでは、結果が全然違う。それに似たニュアンスです。初期の24〜72hは「炎症が静まるのを待つ」「悪化させないように守る」そういう段階と認識しておく方が、トータルの回復スピードに“プラスに働きやすい”とされています。
ここで無理をすると長引きやすいと言われる背景
「初期でやりすぎると長引く」というフレーズは、一般論としてよく出ますよね。これは“裂け目がある状態”のまま負荷をかけると「また小さな裂けが増える可能性」が指摘されるからです。初期でしっかり炎症が落ち着いてから“少しずつ動く”のが、結果的に近道になる、という考え方です。「冷やす→圧迫→挙上→安静」この順番を、24〜72hの中で淡々とやるだけでも、後半のストレッチや動作のステージに移行しやすくなる、と説明されることが多いです。つまり、焦るほど遠回りになりやすく、守るほど後の展開が作りやすい、そんなイメージです。
#初期24〜72h
#RICE順の優先
#炎症を静める準備
#攻めると遠回り
#守るほど後半が楽
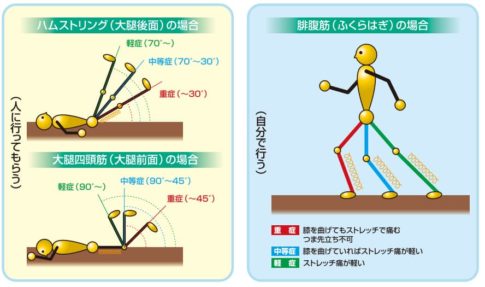
3章 痛みが少し引いた中期は「軽い動き」「軽いストレッチ」へ移行
いきなり強いストレッチは逆に痛めるリスクがあると言われています
初期24〜72hで炎症反応がある程度おさまってくると、多くの人が「そろそろ伸ばしてもいいのでは?」と考えやすい気がします。けれど、“いきなりグッと伸ばす”という動作は、再び筋繊維に負荷をかける可能性があると説明されることが多いです。特に太もも・ふくらはぎは、階段や軽い歩行だけでも動く部位。なので、いきなり深い角度で伸ばすより、「小さい動き」「短い振り幅」で試してみて、その時の“体の反応”を見る、という手順が大事とされます。ここは“慎重さ”が結果的に回復スピードにつながる、と言われる所以かもしれません。感覚的には、冷めたプリンをそーっとスプーン入れて形を崩さずに探るような、そんな距離感でいくイメージです。
小さな可動域から徐々に拡大させる考え方
「昨日より1mm、今日は2mm」というくらい、ある意味“しみじみ”と進める。これくらいの小さな歩みが、あとで振り返ると一番堅実だったという話はよく聞きます。日常動作の中でも「平地のゆっくり歩きはできるけど、階段は怖い」という人もいるので、結局“いま何ができるか”が判断指標になります。例えば「座位での軽い屈伸」「痛みが出ない角度での足首の背屈」など、小さな可動域を反応を見ながら広げる。筋繊維は“裂けた後”の状態から新しい組織が整う段階と言われるので、この時期は「できる範囲からじわっと広げていく」方向が理にかなっている、と説明されるケースが多いです。
日常動作レベルで“動かせる範囲”を指標にする
専門家のページでも「動かせる範囲」が判断材料になる、という説明はよく見かけます。例えば、日常の歩行が問題なくこなせる→次に短い距離の早歩きを試す→その次に軽いジョグを入れる、といった“階段式の復帰ロード”をイメージしやすいです。この時期は、筋繊維がまだ完全に整いきっていない可能性があるので、動かせる範囲を“体から聞く”ような感覚を持つと進めやすいと思われます。焦れば焦るほど、また最初からやり直しになる可能性もある。だからこの「軽い動き」と「軽いストレッチ」の間を行き来しながら、少しずつ段階を上げる。これが最短に近づける一歩なのでは、という表現もあります。
#いきなり強く伸ばさない
#小さな振り幅で進める
#動かせる範囲が指標
#太ももふくらはぎは慎重
#中期は“しみじみ”が近道
4章 回復を早める“生活まわり”のポイント
睡眠(ホルモン分泌・回復プロセスの一般論)
肉離れを早く改善させたい人ほど「休んでる時間がもったいない」と考えがちですが、一般的には睡眠中に“体を修復させる反応”が動きやすいと説明されることが多いです。例えば、深い眠りの時間帯に“成長ホルモンの分泌”や“組織修復のプロセス”が進むと言われていたりします。だから、睡眠が浅い日が続くと、回復ペースがもやっと鈍くなる感覚につながることもありますよね。もちろん「何時間寝れば絶対こうなる」という数値は断定できませんが、7〜9時間の中で“深さ”も含めて確保する方が現実的かもしれません。スマホを寝床で長く触ると寝つきが悪くなる、という声もあります。なので肉離れ期間だけでも、就寝前のスマホ時間を短くする選択は、回復の空気を整える意味がある、と表現されやすいです。
食事(タンパク質・ビタミンCなどの栄養)
太ももやふくらはぎの“裂けた筋繊維”を立て直すための材料として、タンパク質やビタミンC、亜鉛などの栄養が話題に挙がることがあります。肉や魚、卵、豆類、果物といった定番ラインの組み合わせですが、難しいことは考えず「普段よりちょっと意識して入れる」で十分と言われるケースが多いです。例えば“朝ヨーグルト+ゆで卵”“昼にチキン多め”“夜は柑橘を少し”みたいに、無理のない範囲で“材料”を入れていく感じです。極端な制限食はストレスにもつながりやすいので“心地よく継続できる選択”を積み重ねる方がいい、というニュアンスの説明はしっくり来ます。
ストレス・自律神経の乱れで回復が鈍くなる可能性
ストレスが強い期間って、どれだけ寝ても「疲れが抜けた実感」が薄かったりしますよね。これは自律神経の乱れと関連づけて語られることがあります。一般的にストレスで交感神経が優位になりがちになると、血流の調節に影響しやすいと言われます。回復には“血流の質”も関係すると説明されることがあるので、ストレスの影響をゼロにするのではなく「小さく減らす」方向が現実的かもしれません。例えば、深呼吸を3回するだけでも、呼吸が落ち着く感覚を得られる人もいます。「ストレスを消す」ではなく「負荷を下げる」。この緩め方の違いが、結果的に回復の空気を作ると説明されることもあります。
#深い睡眠を確保
#材料になる栄養を入れる
#制限ではなく調整
#ストレスを小さく減らす
#回復の空気を整える
5章 来院すべきサイン/どの科に行けばいいか
内出血が広がる・荷重できない・痛みが強い
ここは、いわゆる「安全マージン」を意識するゾーンです。「青紫の内出血がどんどん広がってる気がする」「足をついた瞬間に“抜ける”ような鋭い痛みが走る」「階段どころか“立つ”のも怖い」こういう状態は、“初期で悪化させないための判断ライン”とされやすいです。もちろん、これは一般論ですが、ケガ直後の炎症が強すぎる段階で“自分判断で攻める”ことが結果的に遠回りになる、と語られることがあります。ここで“早めに専門家と状況を共有しておく”ことは、その後の回復計画を整理しやすくする意味がある、という意見も見かけます。
長引いてる/悪化してる気がする時も相談ライン
例えば「1週間たっても歩くとズキっと来る」「逆に痛みが増してる感じがする」「中期に移行できる感覚がこない」こういう“違和感”は、無視しない方がいい、という言い方があります。“本当は中期に移る準備が整ってるのに、どこかの習慣や使い方の癖で回復の進行を“止めている”可能性”が示唆されることがあるからです。数日〜1週間の“停滞感”は、素人判断で引き延ばすより、見立てを合わせる方が現実的と言われます。
どの診療科で何を相談するか(一般論)
一般的には「整形外科」で、今の“痛みの出る動作・角度・いつから・何がきっかけ”を共有する流れになりやすいです。ここでは画像検査の有無を含めて“損傷の幅”を客観的に把握することが目的になる場合が多いです。
そこで「何をしたら痛む」「何日目でこれくらい」「どの動きが特に怖い」こういう“生の状況”を言語化しておくと、相談が通りやすい印象があります。いわば、中期から後期にスムーズに移るための“地ならし”の段階として、使うイメージです。
#内出血が広い
#荷重できない
#停滞感も相談ライン
#整形外科が一般的選択
#後期への地ならし










コメントを残す