目次
第1章:レントゲン所見とは/なぜ撮るのか
-
-
レントゲン(X線)検査がなぜ 変形性股関節症 で第一選択なのか。
-
被写体(股関節)で見える構造・軟骨・骨頭・寛骨臼などの簡単な解説。
-
検査時に医師が注目する指標(関節裂隙、骨変化など)について。
第2章:典型的なレントゲン所見+進行度別サイン
-
初期:関節裂隙(かんせつれっきゃく)の狭小化(軟骨すり減り)など。
-
中期〜進行期:骨棘(こつきょく)、骨硬化(こつこうか)、骨嚢胞(こつのうほう)など。
-
末期:関節裂隙消失・骨頭変形・脚長差・重度の関節変形。
-
各所見がレントゲン上どう見えるか(視覚的な説明を加える)
-
所見と自覚症状(痛み・可動域制限)とのズレについて。
第3章:レントゲン所見から読み取る“今の状況”と“将来のリスク”
-
所見が進行している=必ず重い症状、というわけではない。見た目と痛み/生活動作のズレ。
-
所見が軽くても注意したいケース(例:若年・臼蓋形成不全/ 臼蓋形成不全 など)
-
所見から想定される将来の変形・手術リスク。何を早めに対処すべきか。
第4章:レントゲン所見を活かした治療・予防・生活改善アプローチ
-
保存療法:運動療法(筋力強化、股関節可動域維持)、体重・歩き方・靴・インソール等の負担軽減。
-
手術検討のタイミング:末期変形・関節裂隙消失・骨頭変形などで代替療法が難しいケース。
-
レントゲン所見をもとに医師とどう相談すべきか―所見報告を受けたときの質問リスト。
-
早期発見・進行抑制のポイント(定期チェック、症状が軽いうちの対策)。
第5章:よくある誤解・Q&A/レントゲン所見を受けた後の流れ
-
「レントゲンで変形がある=すぐ手術必要?」→必ずしもではない。症状・生活動作・画像を総合判断。
-
「痛みが強いから所見も重い?」→必ず連動しない。逆もあり。
-
レントゲンだけでは分からないこと(軟骨の厚み・滑膜炎・筋肉の状態)→MRIやCTの補助検査の説明。
-
所見を受けての流れ:医師から説明を受ける/保存療法を始める/定期的なレントゲン・経過観察。
-
まとめ:所見を知ることは自分の身体の変化を知ること。早めの対策が未来を変える。
-
-
-
-
-
第1章:レントゲン所見とは/なぜ変形性股関節症で必要なの?
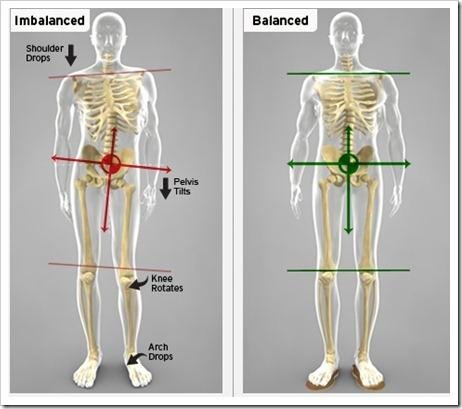
「あれ、股関節が痛いな…」と思ったとき、最初に行われるのがレントゲン検査
「なんでレントゲンなんですか?」ってよく聞かれます。実は、変形性股関節症の初期段階から進行度を把握するために、X線検査が一番基本的な方法とされています(引用元:KOMPAS)。
レントゲンってシンプルなイメージがありますが、実際には関節の隙間がどれだけ狭くなってるかとか、骨がとげのように出てきていないかとか、細かい変化まで見てとれるんですよ。
「触診や会話だけじゃわからないことも多いですからね」と、整形外科の先生方も話していました。特に変形性股関節症では、軟骨がすり減って骨同士が直接ぶつかるようになることが多く、その兆候が画像に出るわけです。
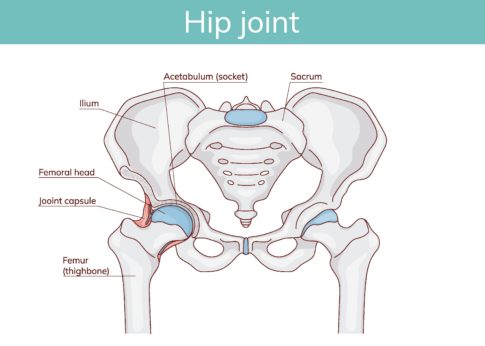
股関節のどこが見える?医師がチェックするポイントとは
レントゲンでは、**大腿骨頭(ふとももの骨の丸い部分)と、寛骨臼(骨盤側の受け皿のようなところ)**の関係がハッキリ写ります。「関節裂隙」と呼ばれるすき間があるかどうかもポイントなんです。
そのほかにも、骨が硬くなって白く見えたり(骨硬化)、小さな穴(骨嚢胞)ができていたりすることもあり、これらが進行のサインとされています(引用元:リペアセルクリニック大阪院)。
もちろん、「所見がある=すぐ悪化する」ではないとされています。でも、画像からの情報を参考に、どんな生活をしていけばよいかを考えるきっかけにはなるようです。
#変形性股関節症
#レントゲン所見
#股関節痛
#X線検査
#関節裂隙
第2章 典型的なレントゲン所見+進行度別サイン
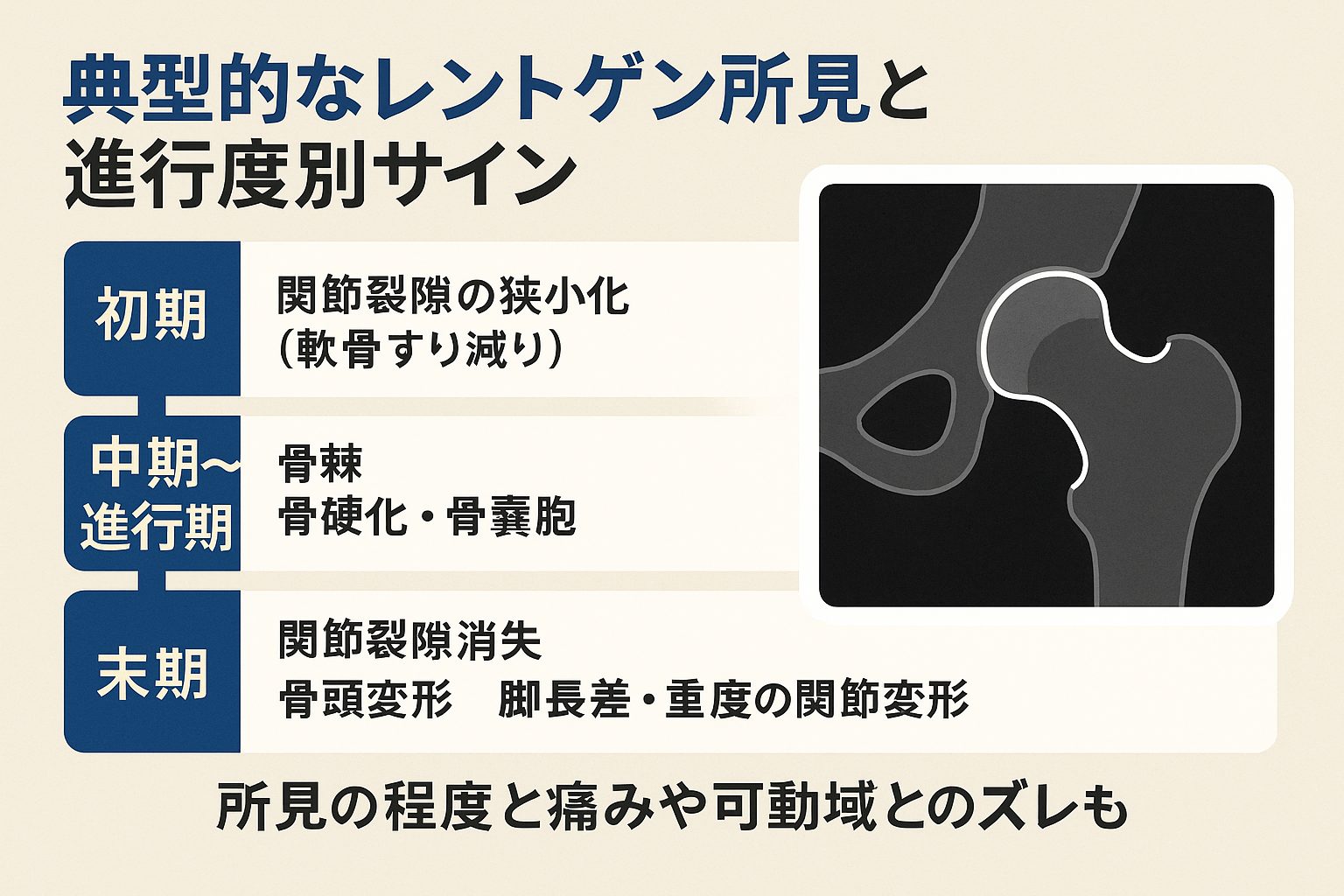
進行度によって変わるレントゲンの見え方とは?
「変形性股関節症って、どんな風に進むの?」と疑問に思う方も多いですよね。実は、レントゲンを見ればそのヒントがたくさん詰まっています。画像には、症状の段階ごとに特徴的な変化が現れると言われています(引用元:himejibesho.com)。
たとえば初期段階では、関節の隙間が少し狭くなる「関節裂隙の狭小化」がよく見られるそうです。これは軟骨がすり減ってきているサインらしく、見た目は微妙な変化でも、専門家が見ると「おや?」と気づくポイントだとか。
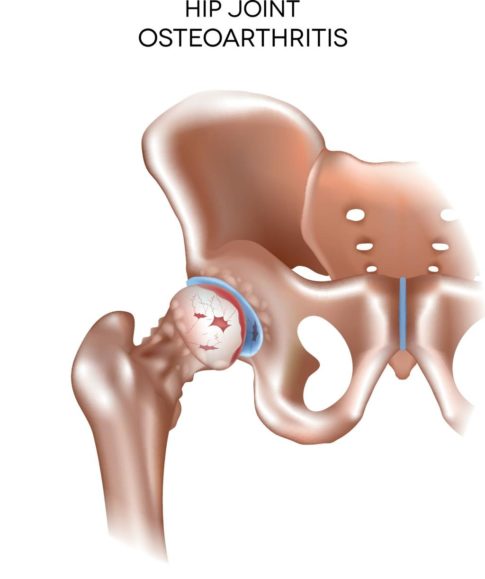
中期に入ると、骨の周囲に「骨棘(こつきょく)」というトゲのような突起が見えることがあります。さらに骨が白く硬くなっていく「骨硬化」や、小さな穴のような「骨嚢胞(こつのうほう)」も出てくる場合があると説明されています(引用元:ashiuraya.com、エイド鍼灸整骨院)。
そして末期になると、関節の隙間が完全になくなってしまい、骨が直接ぶつかるような状態になることも。骨頭の形が変わってしまったり、左右の脚の長さが変わってしまうこともあるようです(引用元:KOMPAS)。
痛みと画像が一致するとは限らない?
ここがちょっと意外なところなんですが、レントゲンで進行しているように見えても、本人はあまり痛みを感じていないケースもあるそうです。逆に、所見が軽くても強い痛みがある人もいます(引用元:himejibesho.com)。
つまり「画像=症状の重さ」とは限らないってことですね。だからこそ、レントゲンの所見と自分の感覚、両方から今の体の状態を知っておくことが大事だと言われています。
#股関節の進行サイン
#関節裂隙の狭小化
#骨棘と骨硬化
#末期変形の特徴
#痛みとレントゲンのズレ
第3章 レントゲン所見から読み取る“今の状況”と“将来のリスク”

見た目と実感がズレる?意外と知られていない関係性
「レントゲンで進行してるって言われたけど、そんなに痛くないんだよね」
そう感じたこと、ありませんか? 実は、レントゲン所見と症状の重さが必ずしも一致するとは限らないとも言われています(引用元:asahi-minato.com)。
関節がだいぶ変形していても、日常生活ではそこまで不便を感じない人もいれば、逆に、見た目は軽度でも痛みが強くて歩くのが大変な人もいます。これは、軟骨の状態や滑膜の炎症、周囲の筋肉の影響など、画像には映らない要素も関わっているからだそうです。
医師の方も、「画像はあくまで判断材料のひとつ」と話しており、患者さんの声を聞きながら総合的に考えることが大切だとされています。
軽い所見でも油断は禁物?若年層や臼蓋形成不全の場合
意外に注意が必要なのが「レントゲンでの所見が軽いから大丈夫」と思い込むケースです。特に、若い方や臼蓋形成不全(きゅうがいけいせいふぜん)を抱える方は進行が早くなる傾向があると報告されています(引用元:リペアセルクリニック東京院)。
この状態は骨盤側の受け皿が浅くて、大腿骨頭がしっかりはまっていないため、股関節にかかる負担が増えると言われています。レントゲンで異常が少なくても、将来的に変形が進みやすい可能性があるため、注意が必要なんですね。
将来の変形・手術リスクを見据えて、今できること
現在の所見から想定される将来のリスクとしては、軟骨のすり減りが進行し、骨頭が変形してしまうケースもあります。その結果、関節の動きが極端に悪くなったり、手術を検討する段階になることもあると説明されています(引用元:KOMPAS)。
ただし、それを予防する方法もいくつかあるとされており、筋力を維持する運動や、股関節に負担をかけにくい日常生活の工夫がポイントになるようです。「早めに知っておくこと」が、将来の選択肢を広げる一歩になりそうですね。
#レントゲン所見と症状の違い
#将来の股関節リスク
#臼蓋形成不全に注意
#股関節変形の予防策
#画像と自覚症状のギャップ
第4章 レントゲン所見を活かした検査・予防・生活改善アプローチ
「所見が出たら、次に何をするべきか」不安を前向きに変えるヒント
レントゲンで変形性股関節症のサインが見つかったとき、最初に思うのが「これからどうすればいいの?」ということかもしれません。でも、所見が早期であればあるほど、生活の中でできる工夫が効果的だとされています。
まず保存療法では、股関節の筋力を維持・強化する運動がよく推奨されています。また、無理のない範囲で関節の可動域を保つストレッチも役立つとされているんですね。さらに、体重を適正に保つことや、靴・インソールの見直しなど、股関節への負担を減らす工夫も大切なポイントだと考えられています(引用元:takeyachi-chiro.com)。
手術を考えるときっていつ?その判断基準とは
「手術ってどのタイミングで考えるべきなんですか?」という質問もよくあります。
一般的には、関節裂隙が完全に消失している場合や、骨頭の変形が強くて歩行が難しいようなケースでは、手術が選択肢として浮かぶことがあるようです。とはいえ、これは医師の判断と本人の生活の質(QOL)を総合的に考えて決まることが多いそうです(引用元:KOMPAS)。
所見が出たとき、医師にどんなことを聞けばいい?
レントゲンの所見をもとに医師と話すとき、「何を聞けばよいのかわからない」という声も多くあります。そんなときは、以下のような質問が参考になるかもしれません。
-
今の状態はどの段階にあたるか
-
保存療法で効果が期待できる範囲かどうか
-
次のレントゲン検査はいつ頃がよいか
-
日常生活で特に気をつけるべき動きや姿勢は?
こうしたやりとりを通じて、自分の状態を正しく理解し、無理のない範囲での予防につなげることができるとされています。
#保存療法の選択肢
#筋力維持と負担軽減
#手術を検討するタイミング
#医師との相談のコツ
#早期対策の重要性
第5章 よくある誤解・Q&A/レントゲン所見を受けた後の流れ
「レントゲンで変形がある=すぐ手術?」は本当?
レントゲンで関節の変形が見つかると、「これは手術が必要かも…」と不安になる方もいらっしゃいます。でも実は、画像に異常があるからといって、すぐに手術が必要とは限らないと言われています(引用元:エイド鍼灸整骨院)。
医師はレントゲンだけでなく、患者さんの痛みの程度、歩行や日常生活での動きなども含めて総合的に判断するそうです。だから、画像の変化が大きくても、症状が軽ければ保存療法が継続されるケースも多いんですね。
「痛みが強い=所見も重い」は誤解?
意外に思われるかもしれませんが、痛みの強さとレントゲン所見の重さは必ずしも一致しないとも言われています(引用元:asahi-minato.com)。軽度の所見でも激しい痛みを感じる方もいれば、進行が進んでいても痛みが少ない方もいます。
この違いには、筋肉のこわばりや滑膜の炎症といった、レントゲンには写らない要因も関係しているそうです。
レントゲンだけではわからない部分をどう補う?
レントゲンでは、関節の骨の状態はある程度見えますが、軟骨の厚みや滑膜の炎症、筋肉の状態などまでは正確に把握できないとされています。
そのため、MRIやCTなどの補助検査が使われることもあるんですね(引用元:リペアセルクリニック大阪院)。
所見が出た後の流れを知っておこう
レントゲン所見を受けた後の流れとしては、まず医師から説明を受けます。その上で、保存療法(運動や生活指導)を始めることが一般的です。そして、定期的にレントゲンで経過を観察しながら、必要に応じて次の対応を検討していくのが一般的なステップとされています。
自分の体の変化を知ることは、今後の行動を選ぶ大切なきっかけになります。
#レントゲンと症状の違い
#手術の判断基準
#MRIとCTの役割
#保存療法の流れ
#痛みと画像は別問題






コメントを残す